哪些因素會引起肥胖?台灣人肥胖比例?
臺灣肥胖盛行率在 20 年間也從 11.8% 增加至 23.0%。若以致胖環境的角度分析,不健康的飲食型態 ( 多紅肉、多加工肉類,多含糖甜飲料、少新鮮蔬菜與水果、堅果、全穀類 ) 與身體活動量降低以及久坐之生活型態會導致能量的攝取與消耗之正平衡,進而增加肥胖的風險。
根據三個大型世代研究發現,攝取較多洋芋片、含糖飲料、紅肉以及加工肉製品會導致體重的增加,若是攝取較多的蔬菜、水果、堅果、全穀類以及優格, 體重則會顯著降低。
根據國民營養健康狀況變遷調查結果顯示,體位正常 (18.5 ≤ BMI<24 ) 的比例逐漸下降,過重及肥胖(BMI ≥ 24 ) 以上的比例則是持續上升,最新的重度肥胖(BMI ≥ 35)盛行率已達 1.56%。
2017年一篇臺灣的研究也發現,重度肥胖族群的飲食型態也偏向多紅肉、多加工肉類,多含糖飲料、少水果、少核果、少早餐穀類和少奶類的不健康之飲食型態。最近臺灣的長期追蹤研究顯示多糖、高鹽、高油飲食特性的成人,有較高的過重與肥胖盛行率且死亡風險較高。
減重可以逆轉脂肪肝嗎?
隨著罹患肥胖的人口逐漸增加,非酒精性脂肪肝目前是全世界最常見的慢性肝臟疾病,盛行率約為 25-40%,意思是在無過量酒精攝取的情形下肝臟出現脂肪沉積的情形,是代謝症候群的肝臟表徵。
非酒精性脂肪肝的疾病範疇包括:
- 肝臟脂肪沉積 (simple steatosis)
- 非酒精性脂肪肝炎 (nonalcoholic steatohepatitis, NASH)
- 肝纖維化
- 肝硬化
據統計,非酒精性脂肪肝的病人族群中,單純性脂肪沉積占了 70-75%,非酒精性脂肪肝炎占了 25-30%。
非酒精性脂肪肝的危險因子包括肥胖、代謝症候群、糖尿病、血脂異常等。肥胖會增加 3.5 倍非酒精性脂肪肝的風險,且不論肥胖者或非肥胖者,腹部肥胖皆是非酒精性脂肪肝之獨立危險因子。
減重仍是目前最有效的治療非酒精性脂肪肝的策略!每日減少 500 大卡的卡路里攝取搭配每週 3-5 次之 30-60 分鐘的運動,減重 5-10% 後可明顯降低肝臟脂肪沉積及非酒精性脂肪肝炎之嚴重度。
肥胖會造成不孕嗎?
肥胖造成女性許多生殖系統疾病,包括不孕、不排卵、經期不規則、流產及孕期不良結果等。其中多囊性卵巢症候群是造成女性不孕的一個重要的因素,而多囊與肥胖關聯性高。罹患多囊性卵巢症候群婦女與正常體重者相較,其過重、肥胖、腹部肥胖的風險比分別為 1.95、2.77 與 1.73,其中白人的肥胖盛行率又比亞洲人為高。
相對的,多囊性卵巢症候群患者在減重後,其臨床症狀與荷爾蒙狀況皆能獲得改善。
戒菸會變胖嗎?
依據系統回顧及統合分析總共 35 篇世代研究,戒菸後平均增加體重 4.1 公斤。
理想減重速度每週減幾公斤最好?如何設定減重目標?
一般以每週減輕 0.5~1 公斤為原則,以達成理想體重為最終目的。
當以每週減輕 0.5 公斤為目標時,每週需減少 3500 大卡的熱量攝取,即每天至少須減少 500 大卡的熱量攝取。對於許多體重過重及絕大多數肥胖的成人,要達到「健康」體重,並非容易,因此建議減重目標應逐步設定、逐漸地向理想推進。初步可設定半年內減去原體重 5~10%,通常減 3%~5% 並維持即可見臨床指標改善。
要減重並維持不復胖,營養師應考慮個案個人與家庭飲食喜好、接受度、生活型態、健康與營養狀況,以做出個人化、可持久的飲食介入處方。營養諮詢在前 6 個月宜安排至少 14 次,6 個月至一年 ( 包括減重維持 ) 則每月至少一次追蹤諮詢。
減重飲食秘招-飲食行為小改變
通常指納入或排除某特定食物,例如在不刻意減少熱量攝取下,增加蔬菜水果攝取、以全穀代替精緻穀物、減少含糖飲料、零食或外食,雖然減少的熱量有限,約僅 100 ∼ 200 大卡 / 天,但一般認為飲食行為的小改變相對較容易,也較能長久維持。目前小小行為改變有減重成效證據的只有減少含糖飲料攝取,其中一項隨機對照試驗以水或零卡飲料取代含糖飲料,在 6 個月可減重 2 ∼ 2.5% 體重,雖然顯著,但減重幅度不足以改善心血管疾病風險。
極低熱量飲食 (VLCD)可以吃多少?減重效果好嗎?
極低熱量飲食 (VLCD) 定義為每日攝取低於 800 大卡的飲食。
此飲食的特色通常是適用於 BMI ≥ 30 kg/m2 者或≥ 27 kg/m2 有嚴重共病症者,在減重手術前為降低手術風險所採用的飲食方法。對於非酒精性脂肪肝的肥胖病患,在採用 450 大卡或是 800 大卡 的 VLCD 12 週後,兩者皆可降低體重且效果相當。
極低熱量飲食的組成是以高蛋白質 (70-100 公克 / 天 ) 為主,以保留瘦體組織,另含 40 ∼ 60 g 醣與少量脂肪,並提供 100% 維生素與礦物質。
低熱量飲食 (LCD) 則為每日 1200-1600 大卡。
在統合分析研究結果顯示,相較於低熱量飲食,極低熱量飲食短期間減重效果顯著,分別減輕原始體重的 16.1% 和 9.7%,但是因長期下來容易出現復胖,使其減重效果與低熱量飲食相當,可降低原始體重 5% 和 6.3%。低熱量飲食短期減重效果不如極低熱量飲食,但具有長期體重維持之效果。
生酮飲食的減重效果
想必大家一定都聽過生酮飲食吧!
介紹生酮飲食前不得不提低醣飲食,通常是指降低醣類熱量百分比低於 45%,但當醣類攝取低於 20~50 公克 / 天或低於 10% 總熱量,使身體產生酮症稱之為生酮飲食。
生酮飲食不限制熱量,但嚴格限制醣類,使身體在極度欠缺葡萄糖為能源下,轉而代謝脂肪產生酮體, 加上利尿作用及酮體可能抑制食慾,使體重快速降低。
但因低醣飲食不可避免會伴隨高脂肪,應避免過度攝取飽和與反式脂肪酸。相對於低脂低熱量飲食,低醣飲食有悖健康飲食原則,有益健康的全穀、豆類、水果被排除,長期使用有維生素、礦物質與纖維缺乏之虞,也不利腸道菌相與健康,且腎臟對蛋白質代謝負荷大 ( 特別是糖尿病人要注意 ),尿鈣流失增加,血液尿酸與酮酸上升,因此高蛋白質的生酮飲食建議短期使用 ( 不超過 2 個月),且應在醫護人員監督下進行。
少量多餐可以幫助減重嗎?
在熱量控制下,進行少量多餐,其減重效果並不明確,攝取次數增加有可能會攝入較多的熱量,每日進餐次數減少與體重減輕有相關,但是每日 1~8 餐對體重、腰圍、體脂肪與能量攝取總量無顯著影響。
總之,目前尚未有足夠的證據支持少量多餐有助於減重,為避免因攝食頻率增加,會因份量不易掌控,反而造成熱量攝取過多之疑慮,在未有新的研究結果前,暫不建議將其應用於減重。
減重可以吃早餐嗎?
沒吃早餐比吃早餐者易有過重風險,不吃早餐易胖是立論於午餐會補償性吃入較多的熱量所致。然而針對隨機對照試驗的統合分析卻發現,固定吃早餐與不吃早餐的減重效果差異不大。由於早餐份量及其營養素組成都是不易控制之因子,因此吃早餐與否對體重管理的影響仍不明確。
減重一定要運動嗎?
比起單純的飲食控制,增加運動介入只能稍微增加減重的效果。在一篇系統性文獻回顧的文章中收錄了 17 篇隨機對照試驗,對於體重過重族群而言,飲食控制加上運動相比於單純飲食控制,平均體重僅多減輕約 1.5 公斤。
另一篇系統性文獻回顧的文章有相似結果,飲食控制加上運動和僅飲食控制相比,在短期內 (3-6 個月) 的體重減輕無顯著差異,而從長期 (12-18 個月) 來看,飲食控制加上運動平均體重僅多減輕約 1.7 公斤。所以光靠運動來減重是非常困難的,運動量可能要達到每週 300 分鐘以上才能對減重有較顯著的助益。因此絕大部分的文獻還是建議對於肥胖者而言,減重除了要運動之外還要能夠配合飲食控制。
儘管運動所貢獻的減重效果似乎不是那麼顯著,運動合併飲食控制比起單純的飲食控制,確實可以帶來更多健康上的益處。運動不但減少了飲食控制造成的肌肉質量損失,同時能夠增加身體機能和胰島素敏感性,並改善節食造成的基礎代謝率下降,此外,運動也能改善血糖、血脂及體脂等等。
另外一篇重要研究也指出,體能越好的人擁有越少的代謝性症候群 (Metabolic Syndrome) 危險因子。此 外,飲食控制會造成體重減輕,同時間也會導致骨質流失,飲食控制合併運動能減輕單純飲食控制下體重減輕導致的股骨頸骨質流失。
減重時配合運動,可以因為運動時所產生的腦內啡 (endorphin),而使心情較為愉悅,進而消弭節食造成的沮喪感。對於年紀較大的人而言,節食往往會帶來無力及身體功能減退等影響,藉由增加運動介入,可以用來預防這些狀況的發生。
要做什麼運動可以幫助減重?
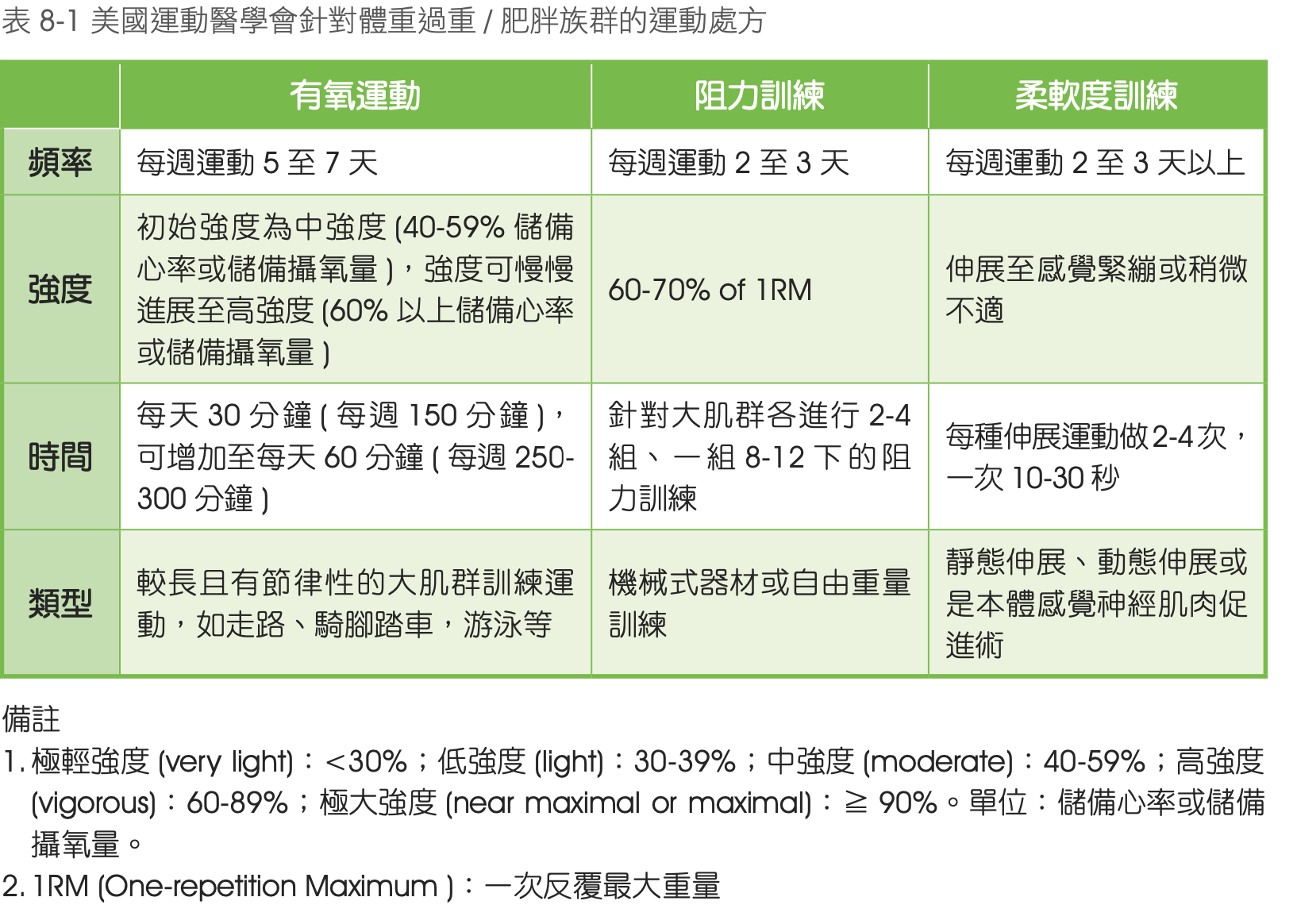
WHO 及美國運動醫學會,建議每次三十分鐘以上,每週五到七天的中等強度運動有益於體重的維持與預防心血管疾病。對於成年人而言,每週建議應至少進行 150-300 分鐘的中等強度有氧運動,或至少 75-150 分鐘的高强度有氧運動,或相等程度的中等強度合併高強度有氧運動組合,此外,成年人也應該每週至少兩天進行中等或更高強度的肌力訓練。
「能站就不要坐」真的能幫助減重嗎?
因為不同的生活型態每日所消耗的熱量差異甚大,Levine 等學者研究非運動性日常活動熱效應 (non-exercise activity thermogenesis, NEAT),在體重控制上所扮演的角色,研究發現,若肥胖者於日常生活時增加 NEAT,即從事較多活動,如以站立代替坐姿、以爬樓梯代替搭乘電梯的人,每日可多消耗約 350 大卡的能。此外,久坐少動的生活型態也對健康造成的不良影響,包括心血管疾病的增加且提高死亡率。一篇百萬人數的統合分析研究發現,每日增加一小時的久坐時間,罹患糖尿病的風險將增加 5%,而高血壓的風險則增加 4%。
此外,每日因多看一小時電視所造成的身體活動的減少,將增加 8% 的糖尿病風險與 6% 的高血壓風險。
生活型態的改變對於 體重控制也有所影響。Andersen 等學者研究 21-60 歲的肥胖女性,在同樣有飲食控制介入的情況下,單單是將生活型態由短程開車改為走路以及將坐電梯改為爬樓梯,就可以得到不下於有氧運動介入所帶來的減重效果。因此,生活型態改變所增加的每日活動量,長期累積下來可以帶來可觀的成效。
有哪些方式可以督促自己減重?
- 制定較切實際的目標
- 預期效益:提高效能感與成就感。
- 介入方法:如一週減輕 0.5 至 1 公斤、六個月內減少原體重的 5% 至 10%。
- 自我監控
- 預期效益:自我監控的策略與體重的減輕和維持很有關連性。
- 介入方法:包括記錄飲食日記 ( 如:吃了什麼、攝取了多少卡路里、什麼情境中容易進食⋯等 ) 與身體活動紀錄,以及規律的量測體重。
- 刺激控制 (stimulus control)
- 預期效益:幫助病人增加對引發進食的環境刺激的控制力,進一步消除或修正這些引發進食的環境刺激。
- 介入方法:包括如果病人在肚子感到餓時,容易隨手獲取高熱量食物來充飢,可協助病人在冰箱或餐桌上顯眼的位置改放置新鮮蔬果或低卡路里食物。
- 飲食習慣
- 預期效益:讓病人在進食時能更專注於吃,大腦也更容易覺察到飽足感。
- 介入方法:放慢進食速度或移除分心物,例如:練習吃飯時不做其他事情,而是更專注於每一口咀嚼與吞嚥。
- 訂立行為契約與強化
- 預期效益:強化成功的行為。
- 介入方法:達到每週減重目標或運動目標就能獲得獎賞,亦可考慮使用代幣 (token) 制度。
- 營養衛教與餐點規劃
- 預期效益:提高實際攝取的飲食份量與飲食內容之準確性。
- 介入方法:提供營養諮詢或直接幫病人設計飲食餐點份量。
- 增加身體活動量
- 預期效益:增加熱量消耗與養成身體活動之習慣。
- 介入方法:協助病人制訂每週或每日運動計畫。
- 社會支持
- 預期效益:有助於長期的減重效果。
- 介入方法:增加家人或伴侶的支持。
- 認知重建
- 預期效益:以正向的自我對話取代負向的自我評價。
- 介入方法:例如:如果吃了一塊蛋糕,可以告訴自己「我可以增加運動量來降低吃進去的熱量」,以取代自我責備。
- 預防復發
- 預期效益:控制高危險情境中的飲食。
- 介入方法:辨識病人易失控的高危險情境,並討論如何在高危險情境中控制自己的飲食、或對食物說「不」,以預防在高危險情境下復發。
- 壓力管理
- 預期效益:管理壓力,減少壓力性飲食。
- 介入方法:辨認出容易導致壓力性飲食 ( 亦即以吃東西來因應壓力 ) 的線索, 並發展出更具適應性的因應方法。
老年人要減重一定要搭配運動嗎?
對於肥胖老人,若單純使用飲食 ( 每天減少約 250-750 大卡 ) 的方式可達到減重的效果,除了減少脂肪外,亦會減少瘦肉組織,但若加上運動,體重以瘦肉組織方式流失的比率可以從 24%下降至 11%,若是單純以運動減重,體重減少雖不明顯,但可以改變身體組成,甚至有一部份的人瘦肉組織會增加。
資料來源:衛福部國健署-成人肥胖防治實證指引第2版












